DEFINICIÓN
El queratocono es un trastorno progresivo de la córnea (la parte transparente que recubre la zona de color del ojo). La forma y la transparencia de esta estructura ocular son fundamentales para una correcta visión. En el queratocono se produce una deformación y un adelgazamiento paulatinos, de manera que la córnea va poco a poco protruyendo hacia delante (fig.1-4). Adopta morfología cónica irregular , a diferencia de las córneas normales que son redondas. Queratocono literalmente significa “córnea en forma de cono”.
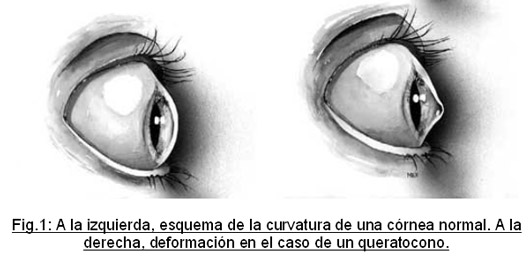
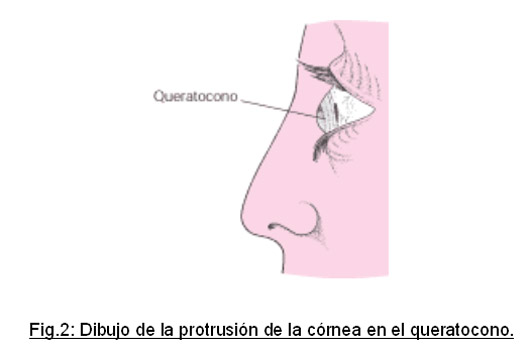
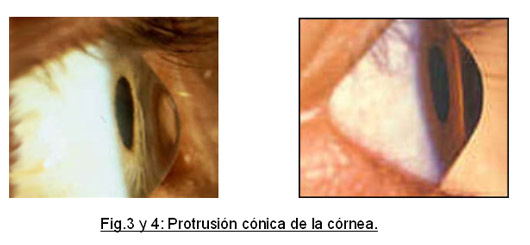
Se trata de una enfermedad relativamente frecuente. Su incidencia anual es de 1 a 4,6 por 2000 habitantes y su prevalencia de 54,5 por 100000 (0,05%). Afecta a todos los grupos étnicos sin diferencia de sexo. Generalmente se inicia alrededor de la pubertad , la adolescencia es la edad de diagnóstico más frecuente. Puede estacionarse o bien evolucionar lentamente.
CAUSAS
La causa del queratocono es todavía desconocida a pesar de las investigaciones que se están llevando a cabo.
El papel de la herencia está por determinar. Alrededor de un 10% de los pacientes afectos de queratocono tienen un familiar también afectado.
Se han descrito asociaciones con otras patologías sistémicas (síndrome de Down, s. de Turner, s. de Ehlers-Danlos, s. de Marfan, atopia, osteogénesis imperfecta o prolapso de la válvula mitral) así como a patologías oculares (queratoconjuntivitis vernal (alérgica), amaurosis congénita de Leber, retinosis pigmentaria, esclerótica azul, aniridia y ectopia del cristalino).
Como factores predisponentes se han descrito el uso de lentes de contacto duras, y el frotamiento constante y vigoroso de los ojos.
SÍNTOMAS
El queratocono afecta por lo general a ambos ojos , pero en diferentes grados evolutivos, por ello la sintomatología puede no ser la misma, y puede estar un ojo más afectado que el otro. Suele manifestarse al final de la adolescencia.
Los primeros síntomas del queratocono suelen ser visión borrosa leve y distorsión de las imágenes , por aumento del astigmatismo y la miopía, debido a la deformidad de la córnea. Tambiéndeslumbramiento, sensibilidad a la luz o irritación ocular . A medida que progresa la enfermedad, estos síntomas se hacen más incapacitantes. El paciente reclama cambios frecuentes de la graduación de su gafa, que no consiguen mejorar su agudeza visual completamente o bien una disminución de la tolerancia a las lentes de contacto. Estos síntomas aparecen normalmente al final de la primera década y a principios de la segunda. La enfermedad a menudo progresa lentamente durante diez o veinte años, a mayor ritmo cuanto más joven sea el paciente, pudiendo avanzar o detenerse a cualquier edad.
Ocasionalmente el queratocono puede avanzar rápidamente, causando episodios de dolor intenso y cicatriz corneal, que incrementa la visión borrosa.
EXPLORACIONES
El queratocono generalmente puede diagnosticarse en la consulta del oftalmólogo examinando la córnea con lámpara de hendidura. Los casos tempranos requieren una topografía corneal (fig.5) ,examen incruento que proporciona un mapa topográfico de la curvatura de la córnea.

El espesor corneal en los estadios avanzados donde el adelgazamiento es importante se mide mediante una prueba indolora llamada paquimetría .
TRATAMIENTOS POSIBLES
No hay medicinas u otras medidas terapéuticas para prevenir el progreso de la enfermedad.
La estrategia terapéutica dependerá del estadio del queratocono.
Los casos incipientes pueden ser tratados con gafas o lentes de contacto especialmente diseñadas para esta afección. Es importante evitar el frotamiento de los ojos pues puede favorecer el adelgazamiento corneal y empeorar los síntomas.
Cuando la visión no mejora con gafas o lentes de contacto, se plantean las opciones quirúrgicas. Se han probado técnicas como la termoqueratoplastia, la adición de tejido corneal, o el LASIK con láser excimer. Sin embargo, las más importantes son las siguientes:
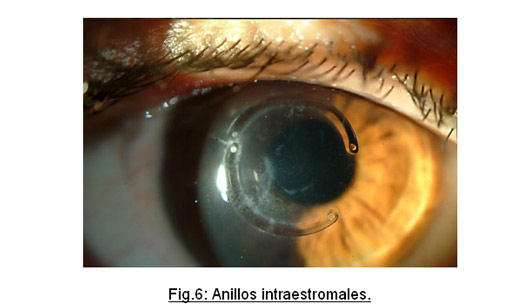
• Anillos intraestromales : se introduce en el espesor de la córnea segmentos en forma de anillo, de material inerte, sin riesgo de rechazo, para aplanar y regularizar la superficie corneal (fig. 6).
• Trasplante de córnea : se realiza en casos avanzados, especialmente con cicatrización corneal importante que comprometa la transparencia corneal. Generalmente suponen un 10-20% de los casos. El éxito del trasplante corneal en el queratocono generalmente supera el 90%. Se retira la córnea enferma y se remplaza por una sana de un donante (fig. 7).
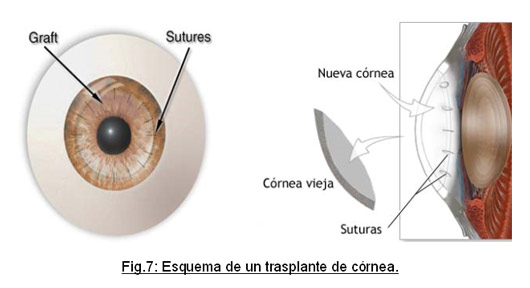
En la gran mayoría de casos se obtiene un injerto transparente (fig. 8) pero los resultados visuales no son siempre los deseables. Por ello con frecuencia se hace necesaria una corrección óptica. También hay que decir que esta cirugía no está exenta de riesgos, especialmente los que se relacionan con el rechazo inmunológico del injerto donante.

PRONÓSTICO
El queratocono no es una patología que lleve a la ceguera. Con un tratamiento y seguimiento adecuados, y una vez estabilizada la progresión, la mayoría de los pacientes suelen conservar agudezas visuales relativamente aceptables.
Dra. Pilar Ramírez
